
Так ли он опасен: вся правда о холестерине
Рано или поздно врач, вероятно, обратит ваше внимание на уровень холестерина в крови. Ведь его повышение увеличивает риск атеросклероза и сердечного приступа. И последние лет 50 с холестерином усиленно борются с помощью лекарств и диет. Как это делать правильно?
Холестерин – это воскообразное, жироподобное органическое вещество, которое присутствует только в продуктах животного происхождения и вырабатывается в организме человека. В отличие от жиров, это вещество, полученное с пищей, наш организм не использует для получения энергии, и оно не может быть причиной лишнего веса и ожирения. Однако холестерин может быть как нашим другом, так и врагом!
Зачем организму холестерин
При слове «холестерин» мы сразу же подразумеваем проблемы со здоровьем. Но справедливо ли это? Нормальное функционирование целого ряда жизненно важных систем организма человека невозможно без холестерина.
Холестерин составляет основу клеточных мембран и является строительным материалом при делении и образовании новых клеток, защищает их от разрушительного воздействия свободных радикалов, образующихся при обмене веществ и под влиянием внешних факторов.
Около 20% от общего количества холестерина находятся в головном и спинном мозге. Недаром им богато материнское молоко – это необходимо для полноценного развития мозга и нервной системы ребенка. К тому же холестерин обеспечивает работу серотониновых рецепторов.
В плазме крови холестерин служит для транспортировки сложных эфиров с высшими жирными кислотами.
Печень с помощью холестерина синтезирует желчные кислоты, необходимые для нормального обмена веществ.
Без холестерина невозможно производство стероидных гормонов коры надпочечников, а также женских и мужских половых гормонов (эстрогенов и андрогенов).
Присутствие в организме достаточного количества холестерина помогает синтезировать витамин D, отвечающий за прочность костей и умственную деятельность.
Плохой или хороший?
Почему же с таким полезным для нас веществом нам приходится бороться? Холестерин по кровеносным сосудам переносят липопротеины (жиры в белковой оболочке) двух типов.
!
Норма кислотности женского влагалища – от 3,8 до 4,5 рН. Ежедневно в организме человека синтезируется 0,7–1 г холестерина, и примерно 0,3–0,5 г мы должны получать с пищей. Например, в яйце содержится 0,35 г холестерина, в 100 г сала – 0,1 г, в 100 г говяжьей печени – 0,27, а ведь это продукты с самым высоким содержанием холестерина!
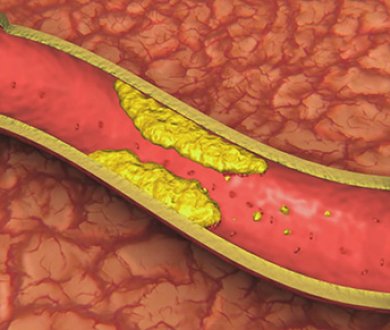
ЛПНП (липопротеины низкой плотности), «плохой» холестерин, который увеличивает риск развития сердечно-сосудистых заболеваний, инфаркта миокарда и инсульта. Когда в организме слишком много ЛПНП, холестерин может накапливаться на стенках кровеносных сосудов, образуя бляшки. Появляется сужение, затрудняющее кровоток, и когда приток крови к сердцу и мозгу блокируется, может случиться инфаркт или инсульт.
ЛПВП (липопротеины высокой плотности), «хороший» холестерин, который поглощает ЛПНП и переносит в печень, после чего он выводится из организма. Высокий уровень холестерина ЛПВП может снизить риск сердечных заболеваний, образования камней в желчном, атеросклероза, ишемической болезни сердца и инсульта.
Как удержать баланс
Многие факторы влияют на уровень холестерина, и как следствие возникают проблемы со здоровьем. Некоторые находятся под нашим контролем, а другие, такие как возраст, пол и наследственность – нет. Но кое-что мы можем контролировать, чтобы удерживать баланс.
Правильная диета. С пищей мы должны получать только треть необходимого нам холестерина. Его переизбыток в рационе грозит накоплением лишних килограммов и высоким уровнем холестерина в крови, что ведет к атеросклерозу и риску сердечно-сосудистых заболеваний. С помощью сбалансированного питания с достаточным количеством белков, жиров и углеводов можно снизить уровни ЛПНП, а также повысить уровень ЛПВП.
Физическая активность. Другим фактором, способствующим риску возникновения сердечных заболеваний, избыточного веса и высокого уровня ЛПНП, является отсутствие регулярной физической активности.
Вредные привычки. Курение провоцирует накопление свободных радикалов и увеличивает уровни «плохого» холестерина в крови, что в комплексе провоцирует проблемы с сердечно-сосудистой системой. Поэтому бросить эту вредную привычку жизненно необходимо.
Лучше есть, чем исключать!
Где-то с начала 80-х годов ХХ века, борясь с холестерином, врачи рекомендовали избегать употребления животных жиров, яиц, сливочного масла. Но со временем ученые пришли к выводу, что подобный метод малоэффективен. Ведь большая часть холестерина – 2/3 нормы – синтезируется в клетках наших органов и тканей (в основном в печени). Остальную часть мы получаем с продуктами питания.
Самую большую опасность в нашем рационе несут гидрогенизированные транс-жиры, которые используют в фастфуде, выпечке, десертах – они могут спровоцировать не только сердечно-сосудистые заболевания, но и рак.
Как показали результаты, полученные учеными из Гарвардского университета, высокое содержание холестерина, связанного с «хорошими» липопротеинами высокой плотности (ЛПВП), на 30–40% снижает риск развития болезни Альцгеймера.
Опасен ли недостаток холестерина?
Начнем с того, что если возникает дефицит холестерина в рационе, то организм компенсирует его за счет производства в печени липопротеинов низкой плотности.
Веганская диета может привести к нарушению фертильности у мужчин и женщин. А с возрастом, когда яичники вырабатывают все меньше половых гормонов, холестерин становится необходимым для их производства.
Исследование ученых из Сан-Франциско, в котором участвовали 350 тыс. американцев старше 20 лет, показало, что при уровне общего холестерина ниже 4,6 ммоль/л в два раза увеличиваются риски инсульта, рака печени, эмфиземы легких и астмы, клинической депрессии.
| УЗНАЙТЕ СВОЮ НОРМУ |
|
Уровень холестерина в крови определяется с помощью биохимического анализа крови на НПНП и НПВП (на общий холестерин врачи сейчас практически не ориентируются). Нормальные показатели холестерина, к которым нужно стремиться, чтобы не было проблем со здоровьем: • ЛПНП (именно на их уровень принято ориентироваться при назначении лечения) – 3 ммоль/л или менее для лиц, находящихся в группе низкого и среднего риска; Особенно важно следить за уровнем холестерина, если человек находится в группе риска: ► есть семейная история сердечно-сосудистых заболеваний; |
| КОММЕНТИРУЕТ СПЕЦИАЛИСТ |
|
Елена Анатольевна Ярынкина, кардиолог, к. м. н., научный сотрудник отделения клинической фармакологии и фармакотерапии ГУННЦ «Институт кардиологии им. акад. Н. Д. Стражеско» АМН Украины. Снижение смертности более чем наполовину от сердечно-сосудистых заболеваний (ССЗ), таких как инфаркт миокарда и инсульт, в странах Европы и в США в последние 30 лет объясняют уменьшением уровня холестерина и снижением средних значений АД, а также уменьшением курящих среди населения. Большинство взрослых европейцев или американцев старше 35–40 лет знают уровень своего холестерина. Конечно, если человек обращается к врачу с какой-то сердечно-сосудистой проблемой, то липидограмма будет входить в перечень обязательных анализов. Ведь вклад гиперхолестеринемии в преждевременную смертность от ССЗ составляет 23% среди других факторов риска (выше только у артериальной гипертензии). И если ЛПНП окажутся повышенными, врач порекомендует такому пациенту диету, а также липидснижающие препараты. Кроме того, доказано, что аэробные нагрузки эффективно снижают уровень холестерина и восстанавливают правильный баланс между «плохим» (ЛПНП) и «хорошим» (ЛПВП) холестерином. При этом польза для здоровья может быть получена от любой физической активности, даже уборки в доме. Обязательное условие – нагрузки должны быть регулярными: 5 раз в неделю по 40–60 минут в день. Что касается диеты, то в последние годы, после того как были опубликованы данные исследования PURE (2017), отношение к употреблению жирной пищи несколько изменилось. Основной принцип питания – не переедать и поддерживать массу тела в норме. Жиры могут составлять до 30% в рационе (в большей степени это должны быть растительные жиры, хотя умеренное потребление насыщенных жиров – до 10% от суточной калорийности – допустимо и даже полезно). Транс-ненасыщенные жирные кислоты желательно не использовать в процессе приготовления пищи. Рыба должна быть на вашем столе 1–2 раза в неделю, хотя бы один раз – жирная рыба. Очень полезно съедать 3–4 порции (375–500 г/сутки) фруктов в день. |











Мнение специалиста