Как сохранить здоровье дыхательной системы
Знаете ли вы, что в сутки взрослому человеку требуется примерно 3 кг воды и пищи и около 20-ти – воздуха?
Групповой «портрет»
Легкие (на лат. pulmones) в грудной клетке тесно прилегают с левой и правой стороны к сердцу, образуя для него естественную «подушку» безопасности для него. Они не идентичны друг другу, хотя и являются парным органом. Левое легкое меньше и делится на две доли, а правое – более крупное и делится на три доли. При этом правое легкое большего объема, чем левое примерно на 10%. Причина такой разницы проста – левое легкое «уступает» часть места в грудной клетке сердцу.
С сердцем легкие тесно связаны анатомически и функционально. В легких кровь обогащается кислородом и здесь же из организма удаляется избыток углекислого газа. Доставка кислорода к тканям и эвакуация из них СО2 совершаются посредством крови, в которую они попадают.
98% внешнего дыхания проходит через дыхательную систему,
а 2% – через эпителий и органы желудочно-кишечного тракта.
Вдох и выдох
Мы вдыхаем, и воздух через нос поступает в гортань, а оттуда – через трахею, которая разделяется на два главных бронха, в легкие. Бронхи входят в легкие, разветвляются и составляют своеобразный «скелет» для их эластичных тканей. Этот «скелет» называют бронхиальным деревом, а его ветви – бронхиолами. По бронхиальному дереву воздух и попадает в легочные альвеолы (лат. аlveolus – желобок, выемка), из которых состоит эластичная ткань легких. При вдохе альвеолы расширяются, а при выдохе – опадают.
В легких взрослого человека около 700 миллионов альвеол – пузырьковидных образований, покрытых сетью капилляров. В тандеме с кровеносными капиллярами они осуществляют газообмен.
Роль защитного «скафандра» для легких играет тонкая прозрачная оболочка под названием плевра. Каждое легкое «упаковано» в персональный плевральный мешок. Высокая эластичность ткани легких позволяет сохранять постоянное отрицательное давление в полости плевры. Обычно оно ниже атмосферного на 9–12 мм рт. ст.
Именно такая разница и необходима для нормальной работы легких. Кроме того, отрицательное внутригрудное давление играет важную роль в гемодинамике, обеспечивая возврат венозной крови к сердцу.
Вместе с грудными мышцами в процессе дыхания участвует диафрагма – куполообразная мышечная перегородка, которая располагается под легкими и отделяет грудную полость от брюшной. При опускании диафрагмы легкие расширяются – происходит вдох, а при ее расслаблении под влиянием внутрибрюшного давления купол диафрагмы вновь поднимается вверх – так происходит выдох.
При глубоком вдохе задействуется мускулатура плечевого пояса. А при активном выдохе, например, в тот момент, когда мы кашляем или чихаем, подключается еще и мускулатура брюшного пресса, диафрагмы и межреберные мышцы.
Обмен и еще раз обмен!
Процесс газообмена происходит в результате слаженной работы двух систем – дыхания и кровообращения.
Вместе с воздухом мы вдыхаем чуть меньше 80% азота, 20% кислорода и около 0,03% углекислого газа. Попадая в легкие, кислород проходит через стенки альвеол и прилегающих капилляров, где связывается с гемоглобином в эритроцитах и переносится по всему организму с кровью, которая движется по нашим артериям. Тем временем углекислый газ, образующийся в процессе обмена веществ, возвращается в легкие вместе с венозной кровью. Там он проникает через стенки капилляров в альвеолы, а затем в обратном порядке проделывает весь путь кислорода и выдыхается наружу. Мы выдыхаем 4% углекислого газа.

Под прицелом болезней
Мы не только то, что едим, как метко выразился Гиппократ, но еще и то, чем дышим.
Загрязненный воздух мегаполисов и промышленных городов, пыльная атмосфера замкнутых помещений и спертый воздух в общественном транспорте – такой вот удушливый «коктейль» достается легким миллионов людей ежедневно. Что уж говорить об активных и пассивных курильщиках, а также тех, кто работает на вредных производствах. Прибавьте к этому сезонные эпидемии гриппа и ОРВИ, которые вызывают различные осложнения, поражающие легкие, и станет ясно, почему в списке самых опасных заболеваний более двух десятков наименований. И среди них есть свои «рекордсмены».
Инфекции нижних дыхательных путей
Занимают 3-е место в «черном» списке ВОЗ и относятся к самым распространенным заболеваниям. На их долю приходится 41% всех зарегистрированных случаев различных болезней в мире. И в их числе – осложнения хронического бронхита и воспаление легких (пневмония).
Хронический бронхит. По данным ВОЗ, при массовом обследовании больных с заболеваниями нижних дыхательных путей и легких, в 90% всех случаев речь идет именно о хроническом бронхите. Для него характерен воспалительный процесс слизистой оболочки бронхов и бронхиол, который сопровождается повышенным образованием мокроты в бронхиальном дереве.
По мере прогрессирования хронического бронхита могут развиться
эмфизема легких, бронхоэктазы, сердечно-легочная недостаточность.
Пневмония. Она объединяет целую группу заболеваний, проявляющихся воспалительным процессом в легких. Их провокаторами могут быть микробы (пневмококки, стафилококки, синегнойная палочка и т. п.), вирусы (гриппа, парагриппа, аденовирусы), а также грибки и простейшие. Причина каждой 7-й пневмонии в мире – вирусные инфекции. И чаще всего их провокатором выступают вирусы гриппа, которых в настоящее время насчитывается более 2000!
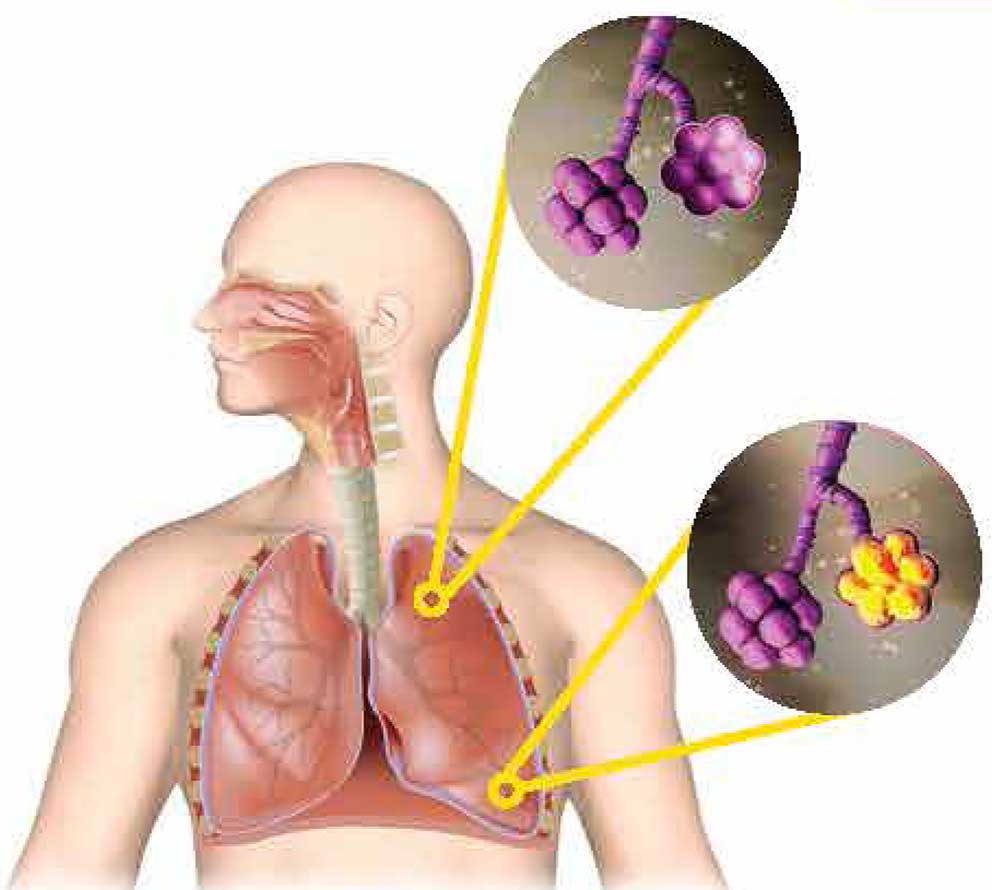
При пневмонии поражаются легочные пузырьки (альвеолы).
Чем опасно ХОЗЛ
Хроническое обструктивное заболевание легких (ХОЗЛ) находится на 5-м месте в списке самых опасных заболеваний в мире. ХОЗЛ сочетает в себе эмфизему легких и хронический бронхит. В силу этого в настоящее время термины «хронический бронхит» и «эмфизема легких» в мировой практике официально не используются – они включены в диагноз «хроническое обструктивное заболевание легких» или «хроническая обструктивная болезнь легких».
Заболевание может развиваться годами, косвенно сигналя о своем присутствии хроническим покашливанием и «мокрым» кашлем, тупой пульсирующей головной болью, возникающей из-за недостатка кислорода, отеками и одышкой. Легкие все хуже и хуже справляются со своей работой, и человеку становится все сложнее дышать.

Доза облучения при рентгенографии грудной клетки равна природной, полученной за 10 дней.
Обострение ХОЗЛ провоцирует бактериальная или вирусная инфекция. Тенденция заболеваемости в мире растет, притом больше всего подвержены развитию ХОБЛ люди старше 40 лет.
В группе риска: активные курильщики (90% заболевших – курильщики со стажем); пассивные курильщики, в том числе и дети; люди, страдающие хроническими заболеваниями дыхательных путей; металлурги, строители, а также люди, работающие в горнодобывающей, текстильной и целлюлозно-бумажной промышленности; жители промышленных городов и мегаполисов.
Рентген грудной клетки при хроническом обструктивном заболевании легких (ХОЗЛ)
дает возможность исключить другие болезни со схожими симптомами (рак легких, туберкулез и т. п.).
Угроза туберкулеза
Туберкулез занимает 7-е место в списке самых опасных заболеваний по версии ВОЗ. На его долю приходится 2,7% летальных исходов на планете. Из заболевших людей умирает больше половины, а воздушно-капельный путь распространения болезни объясняет огромное количество инфицированных. Увы, палочка Коха или микобактерия туберкулеза (МБТ) проявляет чудеса приспособляемости и устойчивости даже в отношении лекарств нового поколения.
К слову, термин «палочка Коха» на сегодняшний день устарел, поскольку в результате мутаций появилось множество разновидностей этой микобактерии, и каждая из них обладает индивидуальными признаками. Всего науке известно 74 типа микобактерий туберкулеза. Они практически вездесущи – их можно обнаружить в почве, воздухе, воде. Средой их обитания также могут быть организмы людей, животных и птиц. МБТ долго живут вне организма-носителя. Например, на уличном тротуаре они остаются жизнеспособными до 10 дней, на книжных страницах – около 3-х месяцев, в воде – примерно 5 месяцев. Они не любят солнечного света, но целых 5 минут могут выдержать нагревание в 80 °С. При этом им не страшны темнота и сырость. Микробактерии туберкулеза по праву можно назвать чемпионами выживания, ведь даже в высушенном виде они могут оставаться заразными в течение полутора лет, а в замороженном – даже спустя 30 лет!
Чаще всего люди заболевают туберкулезом в результате заражения МБТ (Mycobacterium tuberculosis), реже – Mycobacterium bovis (коровьим видом микобактерий) и Mycobacterium africanum (африканской разновидностью). Установлено, что один больной хронической формой туберкулеза может выделить в течение суток до семи с половиной миллиардов микобактерий и заразить в среднем 15 человек в год.
При кашле мельчайшие капельки, содержащие туберкулезные бактерии, разлетаются на расстояние до 1,5 м от больного. За один кашлевой толчок образуется до 3000 таких капель. Высыхая, они превращаются в пылевые частицы, витающие в воздухе. Вот почему заражение чаще всего происходит в помещении, в воздухе которого такие частицы могут сохраняться очень долго. Самому высокому риску заражения подвергаются люди, длительное время находящихся в контакте с больным в плохо проветриваемом помещении.
В группе риска: люди, недавно заразившиеся и имеющие в прошлом подозрение на туберкулез; лица, контактирующие с больным человеком; больные диабетом и СПИДом; курильщики; наркоманы; люди, злоупотребляющие алкоголем; медицинские работники.

Рак легких, трахеи и бронхов
Эта обширная группа заболеваний занимает 9-е место в списке самых опасных болезней мира. В группе риска: активные и пассивные курильщики; люди с хроническими заболеваниями легких; те, кто по роду своей деятельности контактируют с асбестом (строители и работники промышленного сектора) или газом радоном (работающие в шахтах); люди преклонного возраста, перенесшие пневмонию и грипп.
При наличии различных легочных заболеваний, особенно хронической обструктивной болезни легких, риск развития рака легких увеличивается в разы. Заболеваемость раком легких четко взаимосвязана с курением. В 90% случаев эта болезнь развивается именно у заядлых курильщиков. Чем дольше курит человек и чем больше сигарет в день, тем выше риск.
Некурящие люди, вдыхающие дым табака (пассивное курение) поневоле тоже находятся в группе риска. К примеру, если один из супругов курит, то риск возникновения этого опасного заболевания у его некурящей «половины» повышается на 30% по сравнению с парой, где оба супруга не курят.

95% умерших от рака легких выкуривали по 20–40 сигарет в день.







Мнение специалиста
Как людям с хроническими заболеваниями легких уберечься от обострения этих болезней во время эпидемий гриппа и других ОРВИ?
Обострения хронических заболеваний органов ды хания в период эпидемии гриппа и других ОРВИ можно предупредить с помощью методов плановой и экстренной профилактики. При этом следует учитывать, что противогриппозные вакцины обеспечивают защитный эффект только от вируса гриппа и только в том случае, если специфическая вакцинация против гриппа была проведена за 2–4 месяца до начала эпидемии.
Мероприятия по плановой профилактике гриппа и других ОРВИ можно проводить с помощью бактериальных лизатов (иммуностимуляторов бактериального происхождения) со свойствами вакцин за 2–3 месяца до начала эпидемии, противовирусных препаратов, индукторов интерферона с противовирусной активностью, адаптогенов, витаминных комплексов, некоторых гомеопатических препаратов с доказанной эффективностью, противовоспалительной терапии слизистых оболочек верхних дыхательных путей солевыми растворами, индивидуальных средств защиты органов дыхания при контакте с больным гриппом или ОРВИ.
Как снизить риск заболевания туберкулезом? Каковы первые признаки того, что нужно пройти обследование на туберкулез?
Туберкулез относится к числу социально обусловленных заболеваний. Эпидемия этого заболевания в Украине была зафиксирована еще в 1995 году и продолжается до сих пор.
Противотуберкулезную вакцину (БЦЖ) Впервые применили в 1923 году.
На начальных стадиях своего развития туберкулез может протекать бессимптомно или с незначительно выраженной симптоматикой. Обследование на туберкулез показано всем пациентам с кашлем в течение 2–3 и более недель, а также с длительным (более двух-трех недель) наличием признаков интоксикации (повышение температуры тела, общая слабость, недомогание, повышенная потливость, особенно в ночные часы, снижение аппетита и трудоспособности).
Профилактика туберкулеза должна включать раннее выявление и лечение данного заболевания, профилактические мероприятия среди всего населения (вакцинация и ревакцинация против туберкулеза вакциной БЦЖ, социально-экономические, санитарно-просветительные и общие санитарные мероприятия), профилактические мероприятия среди групп риска по туберкулезу (диспансеризация больных, контактных лиц, химиопрофилактика, оздоровление), профилактические мероприятия в очагах туберкулезной инфекции (оздоровление очага, дезинфекция, изоляция больного, химиопрофилактика).
Профилактика хронического обструктивного заболевания легких:
отказ от курения, устранение контакта с органической
и неорганической пылью, раздражающими химическими веществами.
С помощью каких методов исследования диагностируются туберкулез и рак легких?
Туберкулез и рак легких диагностируются с помощью сбора жалоб, выяснения особенностей истории болезни и жизни пациента, врачебного осмотра, лучевой диагностики (рентгенография, компьютерная, магнитно-резонансная томография), анализа мокроты на возбудитель (микобактерии) туберкулеза и опухолевые (атипические) клетки, фибробронхоскопии с биопсией (хирургическим удалением) образца опухоли или участка воспаления с его последующим морфологическим, цитологическим и микробиологическим исследованием. Есть и дополнительные методы исследования. К примеру, иммунофенотипирование методом проточной цитометрии, а такжецитогенетические и молекулярно-генетические исследования.
Каковы меры по предупреждению рака легких? Сложно ли распознать это заболевание?
Меры по предупреждению рака легких во многом созвучны мероприятиям по профилактике ХОЗЛ. Они также базируются на прекращении активного и пассивного курения, уменьшении воздействия на органы дыхания промышленной и бытовой пыли, химических веществ и прочих канцерогенных факторов, применении индивидуальных средств защиты (маски, респираторы) органов дыхания, контроле над течением хронических и рецидивирующих воспалительных болезней бронхов и легких.
Рак легких относится к числу наиболее распространенных и агрессивных опухолей. К наиболее частым симптомам заболевания относятся: длительно не проходящий кашель, боль в грудной клетке, усиливающаяся при глубоком вдохе, потеря веса и снижение аппетита, мокрота с прожилками крови или коричневого (ржавого) цвета, одышка, лихорадка без явной причины, часто повторяющиеся инфекции дыхательных путей (бронхиты, пневмонии), появление хрипов в легких и пр. При появлении подобных симптомов необходимо как можно быстрее обратиться к врачу.